 |
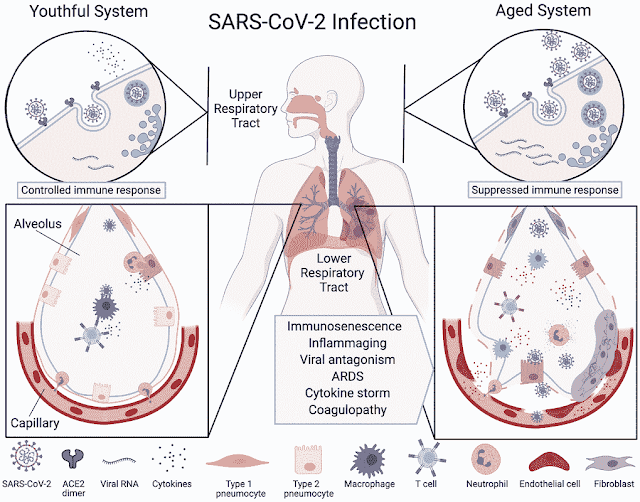
| Eliminação ineficaz da infecção por SARS-CoV-2 no sistema respiratório envelhecido. |
- Pulmões humanos adultos inalam ~ 11.000 litros de ar diariamente e são uma interface direta entre a circulação sistêmica e o ambiente externo.
- Por esta razão, os pulmões desempenham um papel crítico na defesa imunológica contra patógenos inspirados para garantir a manutenção das trocas gasosas, protegendo o hospedeiro.
- Essas respostas integram os braços inatos e adaptativos relacionados ao ambiente pulmonar.
Dados recentes mostraram que pulmões humanos adultos saudáveis abrigam subconjuntos distintos de memória residente em tecido CD4 T RM , CD8 T RM , B RM, e células secretoras de anticorpos como componentes integrais da imunidade contra patógenos respiratórios; todos os aspectos que foram modelados com sucesso em camundongos e envolvem conversas cruzadas com o microambiente local.
A imunidade das células T precisa da apresentação de antígenos por monócitos e células epiteliais para estabelecer residência pulmonar, enquanto requer a ajuda de células epiteliais e fibroblásticas para recrutar neutrófilos antimicrobianos. Além disso, fibroblastos e células estromais secretam fatores solúveis que podem desempenhar papéis importantes na manutenção das estruturas linfóides terciárias dentro dos pulmões. O sequenciamento de células únicas está revelando uma heterogeneidade imprevista nos tipos de células pulmonares e um delineamento mais cuidadoso de diferentes funções de suporte adaptativo-imunes para tipos de células pulmonares conhecidos e novos com maior resolução é garantido.
Embora alguns aspectos de como as células T e B do pulmão conferem proteção sejam descritos, muitos outros mecanismos permanecem não delineados e não está claro se diferentes subconjuntos de células T e B do pulmão desempenham funções discretas e não sobrepostas.
Há evidências crescentes de que respostas antimicrobianas adaptativas vigorosas podem incitar danos pulmonares graves.
Os fatores celulares e moleculares que agravam ou otimizam esse delicado equilíbrio entre proteção e patologia precisam ser definidos. Dado o agravamento dos resultados das infecções respiratórias nos idosos (supostamente carregando mais memória imunológica como consequência dos anos vividos), o(s) fator(es) que levam ao declínio da imunidade das células T e B nos idosos é incerto.
Se os hospedeiros idosos (ingênuos ou previamente imunizados) respondem a novas infecções ou vacinas com uma quantidade e qualidade de imunidade comparáveis aos mais jovens também é pouco estudado. Além disso, se o “pecado antigênico original” (a perda de nossa capacidade de responder a novas variantes devido à imunidade existente aos epítopos imunodominantes) se estende às respostas das células T é desconhecido. Todos esses tópicos destacam as lacunas em nosso conhecimento fundamental da imunidade pulmonar a patógenos que precisam atenção.
A pandemia em curso expôs várias lacunas em nosso conhecimento sobre o design e o mecanismo de vacinas contra patógenos respiratórios.
A nova geração de vacinas de mRNA induz forte proteção contra vírus de mutação rápida, embora os mecanismos que levam a uma imunidade superior não sejam claros. Estratégias alternativas de vacina de mucosa induzem respostas locais robustas, incluindo pulmão T RM e B RMcélulas. Os estudos que elucidam a eficácia dessas estratégias na condução da imunidade imediata na linha de frente estão em seu início. Desenhos de vacinas com forte adjuvante (por exemplo, lipossomas e moléculas de RNA) e focados em respostas de células T que visam proteínas conservadas internas de vírus são potentes para proteção sustentada contra vírus em mutação rápida. Se e como as células pulmonares locais podem ser reprogramadas para apoiar essas células T (e B) induzidas por vacinas é uma área emergente que merece mais investigação. Finalmente, um grande obstáculo para combater infecções respiratórias é nossa incapacidade de induzir proteção sustentada a longo prazo por meio de vacinas. Embora as respostas totais de anticorpos diminuam, as células B de memória evoluem e aumentam em frequência ao longo do tempo. Então, as razões para o enfraquecimento da imunidade ao longo do tempo não são claras.
🔵 Acompanhe nosso blog site no Google News para obter as últimas notícias 📰 aqui
Resumo
A gravidade e o resultado da doença por coronavírus 2019 (COVID-19) dependem em grande parte da idade do paciente.
Adultos com mais de 65 anos representam 80% das internações e têm risco de morte 23 vezes maior do que os menores de 65 anos.
Na clínica, os pacientes com COVID-19 apresentam mais comumente febre, tosse e dispneia, e a partir daí a doença pode evoluir para síndrome do desconforto respiratório agudo, consolidação pulmonar, síndrome de liberação de citocinas, endotelite, coagulopatia, falência múltipla de órgãos e óbito.
Comorbidades como doenças cardiovasculares, diabetes e obesidade aumentam as chances de doenças fatais, mas sozinhas não explicam por que a idade é um fator de risco independente.
Aqui, apresentamos as diferenças moleculares entre pessoas jovens, de meia-idade e mais velhas que podem explicar por que o COVID-19 é uma doença leve em alguns, mas com risco de vida em outros. Também discutimos vários relógios biológicos de idade que podem ser usados em conjunto com testes genéticos para identificar os mecanismos da doença e os indivíduos de maior risco. Por fim, com base nesses mecanismos, discutimos tratamentos que poderiam aumentar a sobrevida dos idosos, não simplesmente inibindo o vírus, mas restaurando a capacidade dos pacientes de eliminar a infecção e regular efetivamente as respostas imunes.
O artigo original aqui
🔴Reportar uma correção ou erro de digitação e tradução :Contato















